|
Avertissement
|
||
|
Si vous arrivez
directement sur cette page, sachez que ce travail est
un rapport d'étudiants et doit être pris comme tel. Il
peut donc comporter des imperfections ou des
imprécisions que le lecteur doit admettre et donc
supporter. Il a été réalisé pendant la période de
formation et constitue avant-tout un travail de
compilation bibliographique, d'initiation et d'analyse
sur des thématiques associées aux technologies
biomédicales. Nous ne
faisons aucun usage commercial et la duplication
est libre. Si vous avez des raisons de contester
ce droit d'usage, merci de
nous en faire part . L'objectif de la
présentation sur le Web est de permettre l'accès à
l'information et d'augmenter ainsi les échanges
professionnels. En cas d'usage du document, n'oubliez
pas de le citer comme source bibliographique. Bonne
lecture...
|
||
|
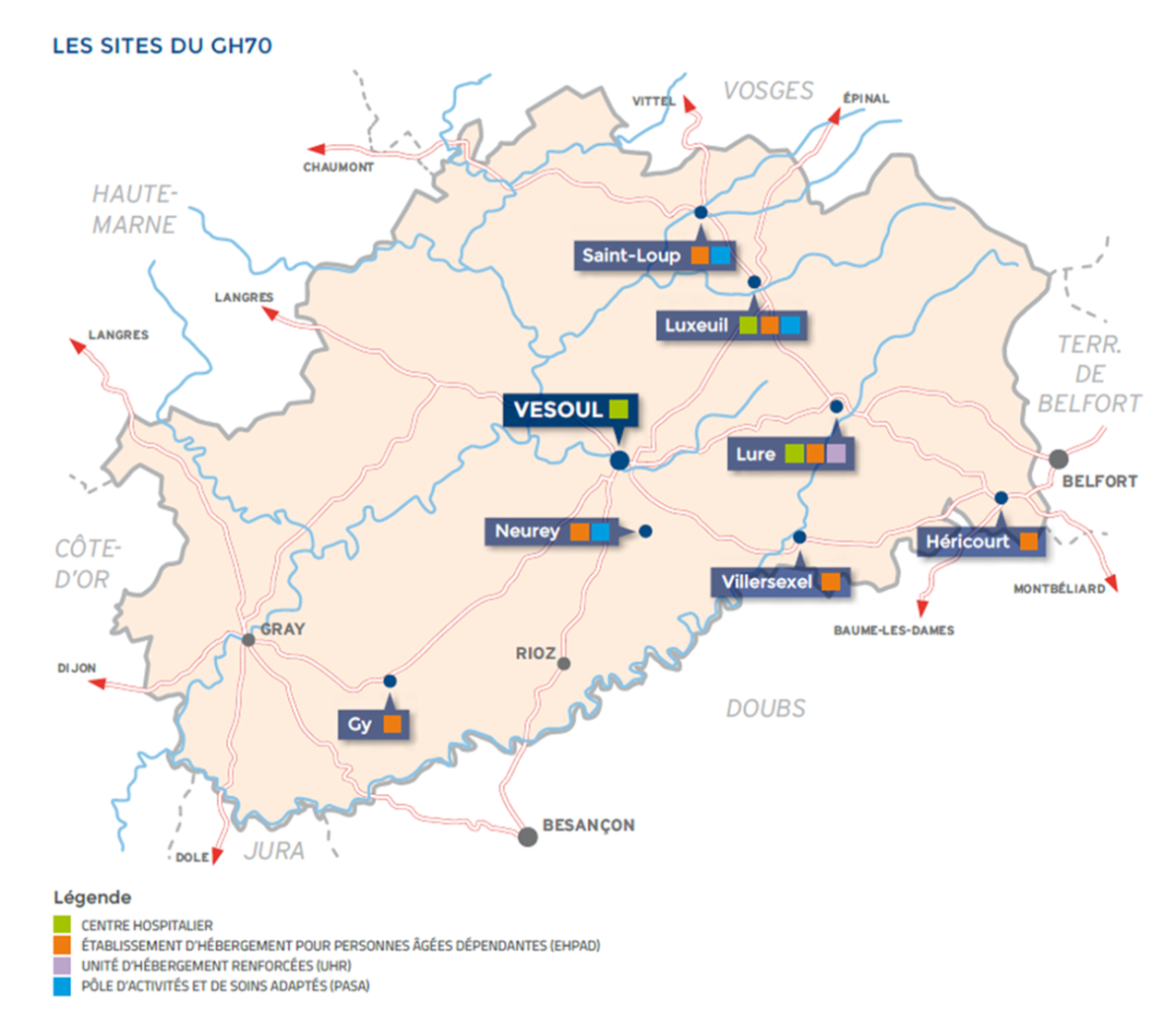
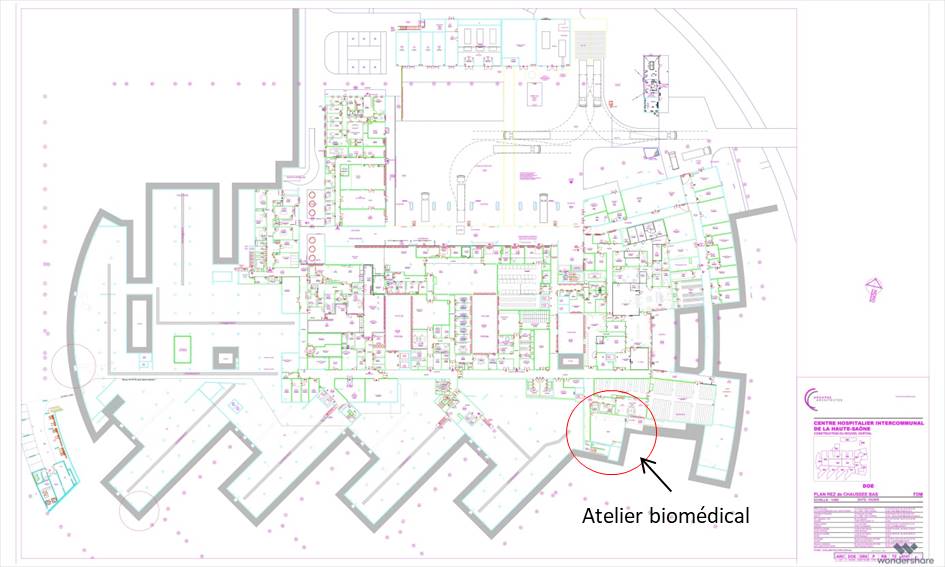
Réflexion sur la réorganisation de
l’atelier biomédical du centre hospitalier de Vesoul
|
||
 Groupe Hospitalier de la Haute-Saône - site de Vesoul |
 Michel MORMIN |
|
|
Référence
à rappeler : Modifier, Améliorer et finaliser la
nouvelle "certification service biomédical" de
l'AFNOR, Certification Professionnelle ABIH,
UTC, 2019
URL : http://www.utc.fr/abih ; Université de Technologie de Compiègne |
||
|
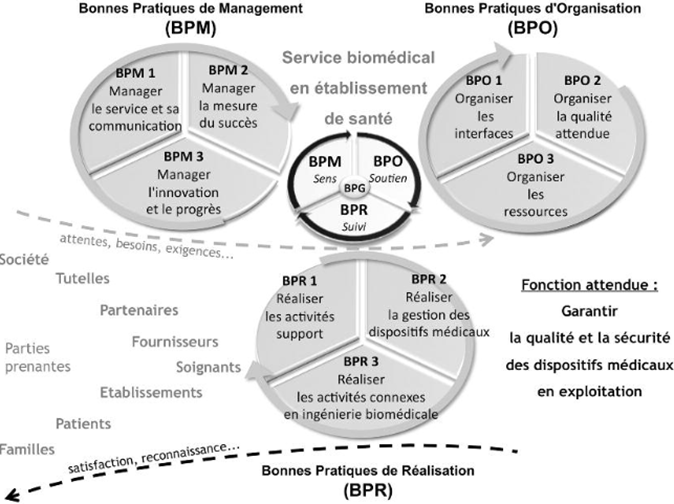
Ce
rapport représente une partie des démarches qui vont
permettre au service biomédical du GH70 de se
constituer une base, sous l’ensemble des aspects
réglementaires concernant la maintenance des
dispositifs médicaux.
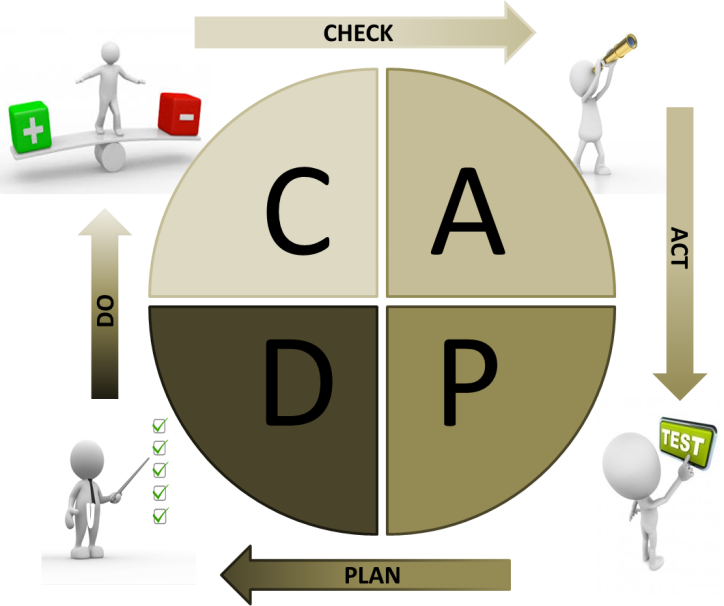
Mon rôle de stagiaire d’assistant biomédical, ne s’est pas arrêté au domaine de la maintenance mais il a été question d’élargir ma vision sur l’ensemble des activités qui gravitent autour du service. Participer à ce projet fut un enrichissement pour mes attentes futures, être amené à auditer est une expérience de plus sur la compréhension et la mise en place d’une démarche qualité. Un service biomédical se doit d’être efficace dans la réalisation des prestations qui relèvent de sa responsabilité (maintenance préventive/corrective, contrôle qualité, matériovigilance, etc.) en garantissant la sécurité et la bonne exploitation de l’équipement médical, dans l’objectif de fournir un service de qualité qui en va de la santé des patients. Mots clés : Dispositif
médical, maintenance, organisation, procédures. |
||
|
ABSTRACT
This report depicts a part of
the process that will allow the GH70 biomedical
service to establish its roots , in a subset
of the regulatory aspects concerning the mainenance
of medical devices.My purpose as a Biomedical assistant trainee did not stop to the maintenance area . It was also about widening my view on all the activities that gravitates around the service. Taking part in this project was an enrichment for my future expectations, being brought to audit is one more experience about the comprehension and the set up of a quality process. A biomedical service needs to be effective in the realisation of service delivery under its responsability (preventive maintenance/corrective, quality check, materiovigilance, etc.) by guaranteeing the security and the good exploitation of medical devices, in purpose of giving a quality service wich the patient's health depends on. Key words : Medical
device, maintenance, organization, proceeding. |
||
| Mon
rapport |
Mon poster |
|